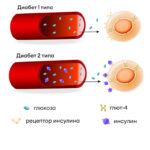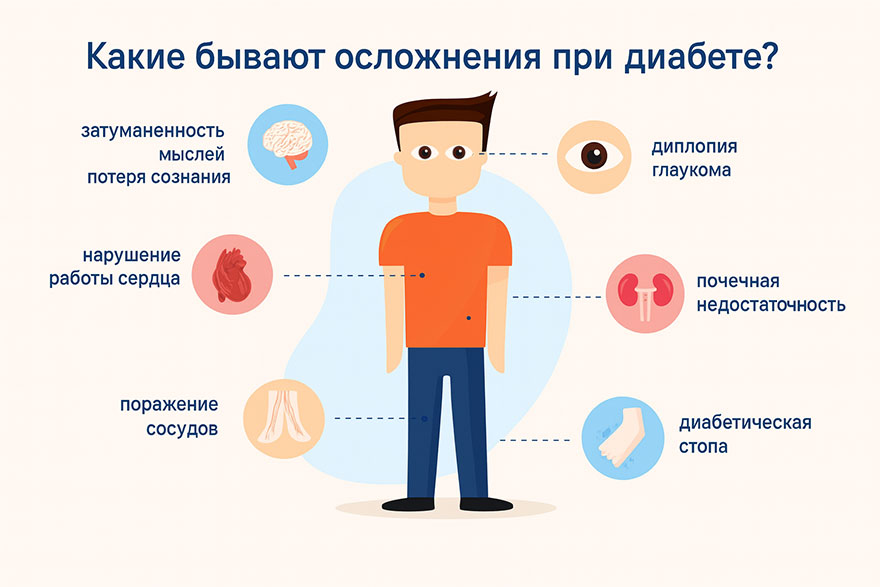
Сахарный диабет опасен своими осложнениями. Если уровень глюкозы в крови постоянно повышен, со временем развивается поражение различных органов: глаз, почек, ног.
Последствия сахарного диабета представлены хроническими и острыми осложнениями. Для развития хронических осложнений необходимы годы и десятилетия гипергликемии, в то время как для острых – часы и дни.
Осложнения бывают двух видов:
| Хронические (долгосрочные) | Острые (быстрые) |
| Развиваются годами | Могут появиться за часы |
| ➤ Поражение глаз (ретинопатия) ➤ Почек (нефропатия) ➤ Нервов (полинейропатия) | ➤ Гипогликемия (низкий сахар) ➤ Кетоацидоз (опасное повышение сахара + кетоны) |
8.2. Что такое кетоацидоз?
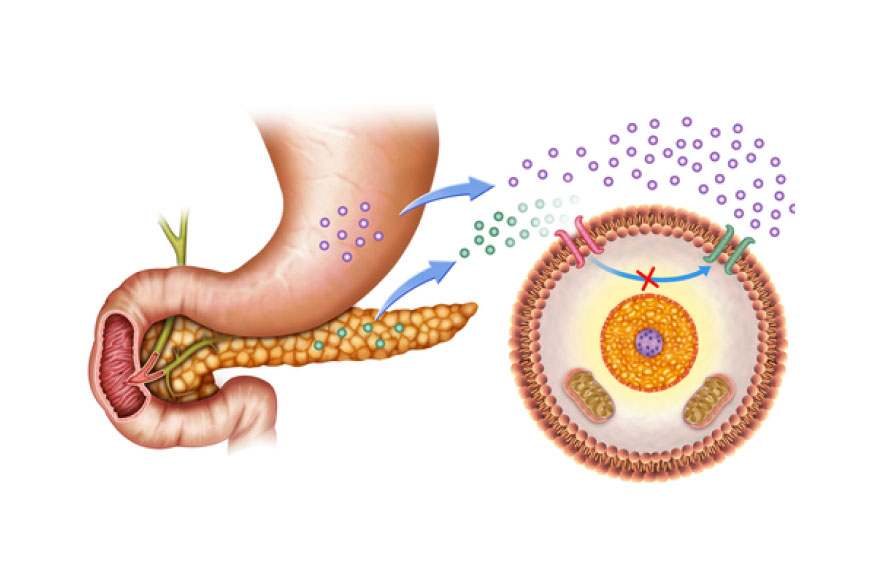
Кетоацидоз — это опасное состояние, при котором в организме скапливаются кетоны (токсичные вещества), а сахар в крови очень высокий.
🧬 Чаще бывает у людей с диабетом 1 типа, но может развиться и у людей с диабетом 2 типа — особенно во время болезней, операций, инфекций.
Когда и как проверять кетоны?
Кетоновые тела — это продукты распада жиров. Если в организме не хватает инсулина, он начинает «топить жиры», и появляются кетоны. Их избыток — сигнал опасности!
Когда нужно проверять кетоны?
🔹 Сахар в крови >15 ммоль/л несколько раз подряд
🔹 Повышенная температура
🔹 Тошнота, рвота
🔹 Общее недомогание, особенно при болезни📍 Это поможет вовремя заметить приближение диабетического кетоацидоза.
Как измерять?
✅ Варианты:
– Тест-полоски для мочи
– Специальные глюкометры для измерения кетонов в крови (более точны)
Что значит результат?
| Кетоны в крови | Что делать? |
| < 0,6 ммоль/л | Всё в порядке. Просто продолжай следовать плану лечения. |
| 0,6 – 1,5 ммоль/л | Если сахар >15 — обсуди с врачом возможную коррекцию инсулина. |
| > 1,5 ммоль/л | Это уже опасно! Обратись к врачу или в больницу. Возможен кетоацидоз. |
Симптомы кетоацидоза:
– тошнота, рвота, боль в животе
– слабость, спутанность сознания
– частое мочеиспускание, жажда
– похудение
💡Что делать?
❗️ Срочно вызывать скорую ❗️
До приезда скорой помощи, если пациент находится в сознании, то можно дать выпить минеральной воды, так как щёлочь, содержащаяся в ней, будет частично снижать уровень кетоновых тел в крови. В случае отсутствия минеральной воды можно дать просто воду.
Изменения сосудистой оболочки глазного дна, сетчатки, в результате длительного воздействия высокого уровня глюкозы крови называется диабетическая ретинопатия (ДР).
→ Начальные изменения заключаются в том, что сосуды становится более «извитыми», образуются микроаневризмы(выпячивания сосудистой стенки в результате её истончения).
→ На поздних стадиях происходит развитие мелких и значительных кровоизлияний, что в конечном результате может привести к отслойке сетчатки и, в крайней степени, к невозвратной потере зрения.
Повышенная проницаемость сосудов сетчатки может приводить к появлению диабетического макулярного отёка (ДМО), который также может приводить к существенному ухудшению зрения.
ДМО может возникать при любой стадии ДР и даже встречаться у пациентов без видимых изменений на глазном дне!
Начальные и промежуточные стадии не сопровождаются снижением остроты зрения, поэтому не ощутимы для человека.
Выявить диабетическую ретинопатию может только врач-офтальмолог, а диагностировать её можно даже на начальных стадиях, которые имеют хороший обратимый прогноз. Поэтому регулярные осмотры врачом-офтальмологом не реже 1 раза в год (даже при отсутствии жалоб со стороны органа зрения) являются хорошей профилактикой развития серьезных осложнений со стороны глаз при сахарном диабете. Важно понимать, что осмотр глазного дна необходимо проводить в условиях медикаментозного мидриаза (на широком зрачке) для тщательного осмотра периферии сетчатки.
При хорошей компенсации сахарного диабета (удовлетворительные значения глюкозы крови) диабетическая ретинопатия может вовсе не развиться. Но если она есть, то нормализация профиля глюкозы крови может остановить прогрессирование и уменьшить её проявления.
Для лечения ДР и ДМО используются:
→ лазерная коагуляция сетчатки,
→ интравитреальное введение ингибиторов ангиогенеза и пролонгированного кортикостероида
→ витрэктомия
Каждое из этих методов лечения имеет свои строгие показания и назначаются только после консультации врача офтальмолога в тесном контакте с лечащим эндокринологом.
8.4. Диабет и почки
**Диабетическая нефропатия** — поражение почек при длительном высоком сахаре.
🧪 Как выявить:
– Анализ мочи на **альбумин** (1 раз в год)
– Анализ на **соотношение альбумин/креатинин**
📉 Повышенное давление — частый спутник этой проблемы.
🎯 Цель: давление не выше **130/80** (до 65 лет), **140/80** (после 65 лет)
🩺 В тяжёлых случаях — хроническая почечная недостаточность и необходимость диализа.
Диабетическая нефропатия — это заболевание, развивающееся на фоне длительной гипергликемии и характеризующееся изменениями в сосудах почек. Эти изменения могут не развиваться при хорошей компенсации диабета, а в некоторых случаях вовсе отсутствовать. Патология схожа с изменениями сосудов глаз при диабете.
1. Диагностика нарушений в почках
→ Общий анализ мочи
- Белок в моче: выявление нарушений в почках на ранних стадиях с помощью общего анализа мочи не всегда информативно, так как определяется лишь общее количество белка.
→ Микроальбуминурия (МАУ)
- Альбумин: на ранних стадиях диабетической нефропатии в моче начинает определяться белок альбумин, который имеет более мелкую структуру по сравнению с другими белками крови. Это свидетельствует о начальных изменениях в сосудах почек.
- Методы исследования: для выявления микроальбуминурии требуются специальные методы исследования, доступные в эндокринологических центрах и крупных лабораториях.
Рекомендации по контролю: анализ на МАУ рекомендуется проводить не реже 1 раза в год.
→ Методы сбора мочи для анализа
- Соотношение альбумин/креатинин в утренней моче:нормой считается показатель до 30 мг/ммоль.
- Суточная моча: нормой считается выделение до 30 мг альбумина в сутки; микроальбуминурия диагностируется при выделении от 30 до 300 мг, а протеинурия — более 300 мг.
→ Иные причины появления белка в моче
Воспалительные процессы: белок в моче может быть следствием воспалительных заболеваний, например, хронического пиелонефрита. В этих случаях общий анализ мочи показывает и другие изменения.
2. Артериальная гипертензия при диабетической нефропатии
→ Повышенное давление: одно из проявлений диабетической нефропатии — артериальная гипертензия. Однако повышение давления не всегда связано с поражением почек, но само по себе оно усугубляет их состояние.
→ Контроль артериального давления: независимо от причин повышения артериального давления, его необходимо контролировать и снижать. Нормативные значения:
- До 65 лет: систолическое давление не должно превышать 130 мм рт. ст.
- Старше 65 лет: систолическое давление до 140 мм рт. ст.
- Диастолическое давление: до 80 мм рт. ст. в любом возрасте.
→ Лечение: если хотя бы один из показателей превышает допустимые границы, требуется лечение.
3. Стадии диабетической нефропатии и хронической болезни почек (ХБП)
Диабетическая нефропатия относится к хронической болезни почек (ХБП). Стадии заболевания определяются по уровню альбумина в моче и скорости клубочковой фильтрации. Каждая стадия требует индивидуального подхода к лечению и назначения препаратов. Терминальная почечная недостаточность: крайняя стадия ХБП, при которой почки не способны фильтровать кровь и требуется регулярный диализ.
🚶♂️ Урок 8.5. Диабет и ноги
**Полинейропатия** — это поражение нервов ног. Может болеть, неметь, “ползать мурашки”, снижаться чувствительность.
⚠️ Опасность:
– можно не заметить травму
– повышен риск язв и гангрены
🦶 Регулярно осматривай ноги, носи удобную обувь.
🔎 Ходи к специалисту «Диабетическая стопа» или неврологу минимум 1 раз в год.
Диабетическая полинейропатия нижних конечностей — это осложнение сахарного диабета, при котором поражаются нервы ног из-за длительной гипергликемии. В отличие от поражения мелких сосудов при диабетической ретинопатии и нефропатии, при нейропатии нижних конечностей поражаются крупные сосуды, что связано с атеросклерозом.
Главную роль в повреждении сосудов играет атеросклеротический процесс, активность которого зависит от уровня холестерина и его фракций крови, однако, гипергликемия потенцирует этот процесс.
Проявления диабетической нейропатии представляют собой:
- Боль в ногах: боль может иметь различную интенсивность и характер.
- Чувство жжения.
- «Мурашки», покалывание.
- Онемение: снижение чувствительности к температуре, боли, вибрации.
Опасности:
✓Незамеченные травмы (посторонние предметы в обуви, неправильно подобранная обувь).
✓ Неправильное распределение давления на стопу из-за деформации стоп.
✓ Риск воспаления и инфекций без боли из-за сниженной чувствительности.
✓ Развитие язв, флегмон и, в тяжелых случаях, гангрены.
Преобладание поражения артерий приводит к нарушению кровоснабжения ног. Это более характерно для пожилых людей. Признак такого поражения на выраженных стадиях — боль в ногах при ходьбе. Они возникают в голенях даже после непродолжительной ходьбы, и человек должен остановиться и ждать, пока боль пройдет, прежде чем продолжить путь. Такая картина называется «перемежающейся хромотой».
С целью своевременной диагностики и снижения риска развития тяжелых нарушений нижних конечностей необходима регулярная консультация специалиста кабинета «диабетическая стопа» не менее 1 раза в год.
В случае, если нет возможности обратить к данному специалисту, то оценку неврологического статуса нижних конечностей может провести врач-невролог.
Первостепенная роль в профилактике развития и/или прогрессирования нарушений нижних конечностей играет нормализация профиля глюкозы крови.Дополнительными очень эффективными мероприятиями являются рекомендации по уходу за ногами и ношение ортопедической обуви